Retina
La retina és una membrana situada al fons de l’ull que s’encarrega de rebre les imatges i de enviar-les al cervell a través del nervi òptic. Les malalties de la retina estan molt relacionades amb l’edat, per això és més freqüent que es donin en persones grans. Altres factors que condicionen aquesta patologia són la diabetis, l’alta miopia, la hipertensió arterial, la predisposició genètica, el consum del tabac i la sobreexposició a la llum solar.
Els símptomes més habituals de les patologies retinianes son:
- Aparició de llampades lluminoses o cossos flotants (mosques).
- Les línies rectes es veuen tortes o fins i tot desapareixen en algun punt.
- Aparició d’una cortina fosca que limita el camp visual.
DMAE (Degeneració Macular Associada a l’Edat)
Hi ha dues formes de presentació de la DMAE:
- La DMAE seca o atròfica es presenta en el 80% dels pacients. Dins de la severitat és la forma més benigna. La pèrdua de visió s’instaura de forma lenta però progressiva.
- Per contra la DMAE humida o hemorràgica és d’aparició brusca i compromet la visió en dies. Per això requereix un diagnòstic i tractament precoç.
Símptomes d’ alarma
En les formes seques o atròfiques al principi el pacient és desconeixedor de la seva patologia per la lentitud de la progressió i moltes vegades el descens visual s’atribueix a l’edat o de la presència d’un principi de cataractes propi de l’envelliment. Només el control realitzat pel metge oftalmòleg pot descobrir l’inici de la malaltia. Per contra les formes humides s’inicien amb deformació de les imatges (metamorfopsia) i se segueix amb el descens de l’agudesa visual central (escotoma). Per això a la població de risc se’ls facilita una graella de AMSLER (una quadrícula dibuixada en un suport de paper) perquè es pugui auto explorar i acudir a l’oftalmòleg en cas de deformació de les línies que formen la quadrícula.Visió normal

Visió del pacient amb DMAE

Estudis i proves complementàries per diagnosticar i controlar l’evolució
A més de fer un estudi oftalmològic complet que inclou: agudesa visual, estudi biomicroscòpic del pol anterior i posterior, tensió ocular, test de colors i test amb reixeta d’Amsler, el seu oftalmòleg li farà una Tomografia de Coherència Òptica (OCT). Aquesta prova permet fer un diagóstico ràpid i de gran eficàcia, per seguir el curs evolutiu després d’iniciar el tractament. Finalment el metge determinarà la necessitat de realitzar-li una Angiografia fluoresceínica baix contrast (AGF).Estudis genètics per pronosticar el risc de patir DMAE
La DMAE és una malaltia associada tant a factors ambientals com genètics. Se sap que hi ha una població de més risc: hipertensió arterial, tabaquisme, gran exposició a raigs UV, colesterol, persones que en la seva dieta consumeixen aliments rics en greixos i antecedents familiars. Un familiar de pacient amb DMAE pot fer-se un estudi genètic per predir de manera fiable si té probabilitats de desenvolupar la malaltia. Se sap que els gens relacionats amb la DMAE són CFH, CFB, CFHR1 i ARMS2. Amb una simple mostra de saliva al laboratori de genètica es poden identificar aquests gens. En cas positiu s’han d’eliminar els factors de risc que abans esmentàvem.Tractaments per controlar o curar la DMAE
Per a la DMAE seca no hi ha tractament curatiu, l’eliminació dels factors de risc i el suplement alimentari amb àcids grassos omega 3 i els pigments propis de la retina (la luteïna i la zeaxantina) poden ajudar a alentir l’evolució de la malaltia.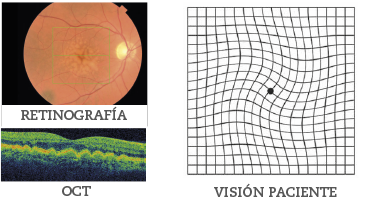
Per a la DMAE humida i / o hemorràgica s’han dissenyat fàrmacs que s’injecten a la cavitat vítria i són els anomenats antiangiogènics. A més també pot ser necessària l’aplicació del Làser Argón, la termoteràpia transpupil·lar i la teràpia fotodinàmica o fins i tot tractaments quirúrgics.
Retinopatia diabètica
¿Quins símptomes alerten al diabètic?
En els primers estadis de la malaltia el pacient pot ser asimptomàtic, però una exploració del fons d’ull pot evidenciar els primers signes que són els microaneurismes. A mesura que evoluciona la malaltia es perd agudesa visual que pot arribar a ser severa.Estudis per al diagnòstic
Un estudi del fons d’ull anualment així com l’angiografia fluoresceïna (AGF) i els estudis amb tomografia de coherència òptica (OCT) són de gran ajuda en el diagnòstic i seguiment d’aquests pacients.Formes de la retinopatia diabètica
Hi ha dues maneres de retinopatia diabètica. La forma edematosa es produeix per un embassament de la part central de la retina (màcula) i porta a una pèrdua de visió de forma progressiva. És el tipus més freqüent i l’origen d’aquest edema és l’alteració de la paret dels vasos de l’àrea macular de la retina. La forma isquèmica s’inicia a la perifèria de la retina i comporta al creixement de neovasos fràgils que en trencar produeixen una hemorràgia en la cavitat vítria amb pèrdua de visió brusca. També existeixen formes mixtes que debuten simultàniament amb edema macular i isquèmia.Tractament de la retinopatia diabètica
El làser tèrmic és el tractament d’elecció en les formes isquèmiques i les formes edematoses focals. La fotocoagulació pan-retiniana implica aplicar múltiples impactes de làser sobre la retina perifèrica per prevenir o fer tornar els neovasos. Quan s’ha produït hemorràgia en la cavitat vítria només el tractament quirúrgic mitjançant la tècnica de Vitrectomía Via Pars Plana (VPP) i la endofotocoagulación poden tornar la visió perduda al pacient.Tractaments farmacològics
En les formes edematoses els fàrmacs anti VEGF injectats en la cavitat vítria poden fer tornar l’edema retinià i els neovasos. Aquests fàrmacs estabilitzen la paret dels vasos impedint l’extravasació de fluids. La dexametasona intravítrea amb dispositius d’alliberament lent poden perllongar el seu efecte en la cavitat vitria fins a 6 mesos reduint de forma molt significativa el nombre d’injeccions. No obstant això el millor tractament és la prevenció aconseguint un correcte control metabòlic, (glucosa en sang i hemoglobina glicosilada) amb l’ajuda del metge internista o endocrí.Edema macular diabètic
Quines són les causes de l’edema macular?
El més freqüent és que l’edema macular sigui conseqüència d’una retinopatia diabètica, per aquest motiu es presenta en persones diabètiques i es diu Edema Macular Diabètic (EMD). Una cirurgia ocular com ara la cirurgia de cataractes també pot portar a un edema macular causa de la irritació dels vasos sanguinis maculars. A aquesta patologia se l’anomena edema macular quístic (EMQ). Altres causes de l’edema macular són:- DMAE (Degeneració Macular Associada a l’Edat)
- Uveítis
- Oclusió de la vena central de la retina o d’una de les seves branques
- Coroidopatía serosa central
- Tumors i altres malalties de l’ull
Quins son els símptomes?
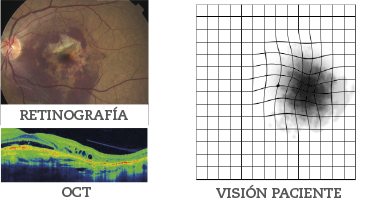
L’edema macular no fa mal i a vegades mostra pocs símptomes en l’inici del seu desenvolupament. El pacient amb un edema macular notarà pèrdua d’agudesa visual, borrositat i distorsió de les imatges.Visió normal

Visió del pacient amb edema macular diabètic

Diagnòstic
Per diagnosticar l’edema macular, l’oftalmòleg disposa de 2 proves complementàries no excloents. D’una banda el doctor realitzarà una Tomografia de Coherència Òptica (OCT) amb el que podrà veure les estructures de la retina i detectar si hi ha edema a la màcula. D’altra banda, en ocasions, per complementar l’estudi es realitzarà una Angiografia fluoresceínica (AGF) per detectar la fuita de fluid i identificar els vasos sanguinis anòmals implicats.Tractament
Existeixen diferents tractaments per al Edema Macular depenent de cada cas i no tots són necessàriament quirúrgics.
Mètodes no quirúrgics:
- Làser: aquesta tècnica té l’objectiu de segellar les fuites de fluid dels vasos sanguinis de la retina perquè no interfereixin en el bon funcionament de la màcula. Un pacient pot necessitar més d’una sessió de làser.
- Injeccions intra-vitries: hi ha dos tipus de fàrmacs que es poden injectar a la cavitat vítria: els esteroides d’alliberament lent (Ozurdex) i els Anti Vascular endothelial Growth Factor (anti-VEFG). L’objectiu d’aquestes injeccions és reduir l’edema macular i evitar la seva formació millorant la permeabilitat de les parets dels vasos sanguinis maculars.
- Vitrectomia: l’objectiu és alliberar la màcula de les traccions Vitri-retinianes. D’aquesta manera amb el pelat de la membrana epirretineana cohexistent i/o el pelat de la membrana limitant interna, pot ajudar a reduir l’edema macular.
Desprendiment de Retina
El despreniment de retina afecta a 1 de cada 15.000 pacients i és més freqüent en pacients miops i en aquells amb anteciedentes familiars de despreniment de retina.
Símptomes d’alarma
Al principi el pacient pot observar l’aparició de mosques o teranyines en forma de cossos flotants (miodesòpsies), acompanyades de llums en forma de llampecs (fotòpsies) i finalment pèrdua de visió perifèrica en forma de cortina fosca més o menys extensa en funció de l’extensió del despreniment de retina. Quan el despreniment compromet a tota la retina, la pèrdua de visió és total.Visió normal

Visió del pacient amb desprendiment de retina

Formes del desprendiment de retina
El 90% dels despreniments són regmatògens, és a dir, tenen origen en un o diversos estrips. Però també hi ha despreniments traccionals no regmatògens propis de la retinopatia diabètica avançada. Els traumatismes contusos i penetrants del globus ocular són una altra causa del despreniment de retina. Finalment hi ha els despreniments exudatius propis de certs tumors intraoculars que alliberen fluid.Com prevenir un desprendimient de retina?
Els despreniments de retina regmatògens (amb esquinçament) es presenten especialment en pacients amb miopia mitjana-alta i ulls operats de cataracta complicada. La miopia patològica es pot acompanyar d’alteracions degeneratives perifèriques que acaben produint estrips. Tot pacient que visualitzi cossos flotants o llampecs ha de ser explorat sota dilatació pupil·lar per localitzar la presència d’estrips ja que amb l’ajuda dels làsers tèrmics es poden tancar com si d’una soldadura es tractés i evitar l’aparició del despreniment de retina.La cirurgia
És important saber que el làser no pot curar un despreniment de retina però sí que evita la seva aparició. Només el tractament quirúrgic pot reparar una retina despresa. ‘abordatge quirúrgic, segons les tècniques, pot ser des de l’exterior de l’ull: les anomenades tècniques esclerals o bé des de l’interior mitjançant vitrectomía via pars plana (VPP). Les expectatives de recuperació visual són millors quan el despreniment no ha afectat la màcula, de manera que el tractament quirúrgic immediat és preceptiu.Forat Macular
Com es produeix?
A mesura que envellim, l’humor vitri de l’ull s’encongeix i s’allunya de la màcula sense generar cap efecte negatiu per a la vista. No obstant en alguns casos l’humor vitri pot quedar fortament adherit. Com a conseqüència, el teixit macular s’estira i al cap d’unes setmanes o mesos la màcula s’esquinça i forma un forat. Encara que menys freqüentment, els forats maculars també poden ser conseqüència d’un traumatisme.Símptomes
Els símptomes del forat macular són:- Visió central borrosa i distorsionada.
- Disminució de la capacitat de veure detalls fins com ara la lectura i cosir.
- Una taca fosca o punt cec en el centre del camp de visió.
Visió normal

Visió pacient amb forat macular

Generalment els símptomes del forat macular ocorren en un sol ull i no és habitual que passi en els dos alhora.
Estudis per al diagnòstic
Per a l’estudi del forat macular l’oftalmòleg ha d’examinar la retina i realitzarà un estudi amb Tomografia de Coherència Òptica (OCT) i en tot cas demanarà la proba de la Angiografia Fluoresceïna (AGF).Tractament
El tractament del forat macular és la cirurgia mitjançant la tècnica de la vitrectomia. Durant la cirurgia s’elimina el gel vitri que està tibant la màcula. Es retira la capa més interna de la retina anomenada membrana limitant interna. L’ull s’omple amb una gas especial o una bombolla d’oli de silicona per ajudar a aplanar el forat macular i mantenir el teixit retinià en el seu lloc durant el procés de regeneració. Després de la vitrectomia el pacient ha de mantenir una posició constant cap per avall per mantenir la bombolla en contacte amb la màcula i recuperar-se satisfactòriament. La visió perduda es recupera a mesura que el forat macular es tanca i dependrà de la mida del forat i del temps transcorregut abans de la cirurgia.Hemorràgia Vítria
Símptomes
L’hemorràgia vítria causa una disminució de l’agudesa visual brusca i els pacients poden visualitzar unes ombres mòbils que són vistes com a mosques volants, taques de diferents formes, fum de cigarreta o fins i tot boira.Visió normal

Visió del pacient amb Hemorràgia Vítria

Diagnòstic
Mitjançant la dilatació, es pot diagnosticar la gravetat de l’hemorràgia vítria. També pot ser necessària la realització d’una ecografia ocular per descartar despreniments de retina adjacents o tumors.Tractament
El tractament per a una hemorràgia Vítria és la vitrectomia que s’acompanya de endofotocoagulació en cas de presència d’isquèmia i neovasos.Membrana epirretiniana
Símptomes
La membrana epirretiniana dóna lloc a una visió borrosa i distorsionada (metamorfopsia) i una disminució de l’agudesa visual. Se sol manifestar a partir dels 50 anys però pot aparèixer a qualsevol edat. És més freqüent en la dona i pot afectar els dos ulls alhora (20% -30% casos).Visió normal

Visió del pacient amb Membrana Epirretiniana











